Du virus SARS-CoV-2 à la maladie CoVid-2019. Le virus fait ses dégâts dans les poumons des plus fragiles…
Puisque nous connaissons maintenant le SARS-CoVid-2, voyons quels sont les traits principaux de la maladie dont il est responsable, le CoVid-2019 (pour Coronavirus Disease 2019).
Tropisme respiratoire
Le virus pénètre dans l’organisme essentiellement par voie muqueuse : muqueuses respiratoire, buccale, nasale, conjonctival (autour des yeux), tube digestif. En effet la peau, recouverte d’une épaisse couche de kératine, est une barrière assez étanche au virus. Notons cependant qu’on peut tout à fait se contaminer par les mains. Il suffit de les avoir posées sur une surface souillée, puis de les porter à la bouche (ce que l’on fait très souvent, même sans s’en rendre compte), et l’ennemi est dans la place ! En l’occurrence, ce sont les poumons qui vont abriter le gros du contingent viral. Le SARS-CoVid-2 est un virus à tropisme respiratoire prédominant. D’autres organes peuvent cependant être touchés (pancréas, tube digestif notamment). Puisque le virus va se nicher dans les poumons, c’est aussi par cette voie qu’il se propagera principalement : présent dans les sécrétions respiratoires et la salive, il est projeté largement à l’extérieur avec les minuscules gouttelettes que l’on expulse quand on tousse, éternue, ou même simplement quand on parle. Ces gouttelettes forment un « aérosol » qui voltige largement autour de nous. Au moins à 1 mètre… et sans doute même plus en milieu clos. La contagion par les matières fécales est aussi avérée. Notons que des virus contaminants sont présents dans les gouttelettes dès avant l’expression clinique de la maladie. Ainsi des personnes qui paraissent en bonne santé peuvent-elles déjà être contagieuses.
Chaque soir, la progression du nombre de morts nous effraie. Mais le taux de mortalité (nombre de morts / nombre de malades) est forcément surestimé, puisqu’on sous-estime les formes peu ou pas symptomatiques
Cette contagiosité des « porteurs asymptomatiques » (ou porteurs sains) explique une bonne partie de la transmission fulgurante de l’épidémie – il ne suffit pas de pratiquer l’éviction des malades avérés pour la stopper. En moyenne, on estime que chaque contaminé contamine à son tour entre 2 et 3 personnes (plus que la grippe : 1,2 personne en moyenne, mais moins que la rougeole : 8 personnes !).
A lire aussi, du même auteur: C’est quoi exactement ce virus qui fait peur à tout le monde?
Les premiers jours suivants la contamination, il n’y a rien de visible. Tout simplement parce que le virus ne s’est pas encore multiplié assez. C’est ce qu’on appelle la période d’incubation. Elle durerait environ 5 jours (3 à 7 jours). Mais des durées beaucoup plus longues ont été décrites : 14 jours dans 1% des cas, et très exceptionnellement jusqu’à 24 jours. Cela veut dire qu’après un contact contaminant, si on n’a pas développé la maladie après 2 semaines, on peut être à peu près rassuré. Cela explique aussi les durées d’éviction qui ont été proposées après un contact.
Des signes cliniques très variés
Après la période d’incubation apparaissent les signes cliniques. Au début, ils sont peu spécifiques : fièvre plus ou moins élevée (87%), toux sèche (60%), fatigue (39%), rhinite ou angine (13%), courbatures (30%), céphalées (30%). Ces signes, qui évoquent une grippe, peuvent durer 7 à 10 jours sans s’aggraver, avec parfois un rebond à la fin de la première semaine. Si une radio des poumons ou un scanner thoracique sont pratiqués chez des patients ayant des signes pulmonaires, on retrouve des images très évocatrices : bilatérales, périphériques, elles sont dites « en verre dépoli ».
Un autre signe qui doit alerter est une perte de l’odorat et donc du goût (car le goût est en fait essentiellement lié à l’odorat !). Cette « anosmie » pourrait être liée à une toxicité directe du virus sur les filets du nerf olfactif à leur émergence nasale. Elle peut être le seul signe de la maladie.
Enfin, on relève non rarement une atteinte oculaire à type de conjonctivite, avec irritation et larmoiement.
Le redoutable Syndrome de Détresse Respiratoire Aigu
Chez les personnes âgées, on observe de plus, et parfois comme seuls signes, des troubles digestifs (manque d’appétit, diarrhée et plus rarement vomissements ou douleurs abdominales) et des signes neurologiques (confusion, troubles de l’équilibre avec chutes).
Chez l’enfant, en revanche, il semble que 90 % des cas soient asymptomatiques ou avec des formes mineures. Dans une étude chez 2143 enfants en Chine, la fréquence des cas sévères (10%) était inversement proportionnelle à l’âge avec plus de cas chez les nourrissons que chez les adolescents.
La gravité de la maladie est liée au risque de défaillance respiratoire. Celle-ci peut s’installer entre le 4ème et le 10ème jour après les premiers symptômes. Elle se manifeste par une difficulté à respirer, une augmentation de la fréquence respiratoire, un essoufflement au moindre effort ; puis, dans les cas plus sévères, apparaît une coloration violette des lèvres ou des ongles, témoin d’un début d’asphyxie. Cette situation doit conduire à une hospitalisation en urgence et souvent à une prise en charge en soins intensifs, ce d’autant que le syndrome asphyxique peut s’accompagner d’une défaillance multiviscérale (insuffisance rénale aiguë, défaillance cardiaque, etc.). Ce Syndrome de Détresse Respiratoire Aigu (SDRA) et son traitement en réanimation feront l’objet d’un prochain article.
A lire aussi: Le savant et le politique
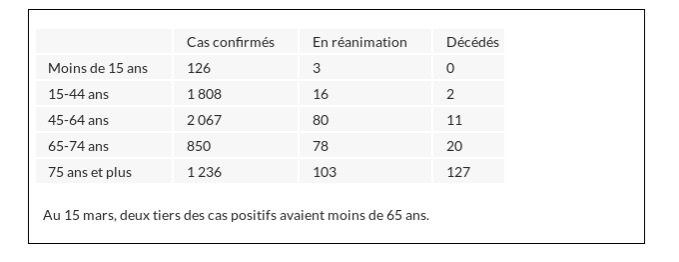
Disons très vite que le risque de développer une forme grave dépend beaucoup de l’âge. Les formes graves nécessitant la réanimation, sont exceptionnelles chez les enfants, un peu plus fréquentes chez les adultes jeunes, et le risque devient très préoccupant chez les personnes âgées. Des données françaises, déjà anciennes vue le rythme fulgurant auquel progresse l’épidémie, montrent le risque suivant de développer une forme grave chez les patients testés positifs au CoVid : 1% pour les moins de 45 ans, le risque passe à 3,8% pour les 45-64 ans et à 8,7% au-delà de 65 ans ! (Bulletin Epidémiologique de Santé Publique du 18 mars 2020, voir le tableau en fin d’article).
Intubation, ventilation
D’autre part, les comorbidités (pathologies associées) sont un facteur de risque de survenue d’une forme grave. Bien sûr les atteintes respiratoires préexistantes (notamment la bronchite chronique, si fréquentes chez les fumeurs, ou l’asthme) ; mais aussi les autres maladies générales : diabète, cancers, immunodépression, maladie cardiaque et même hypertension artérielle…
Le plus terrible avec ces formes graves chez des personnes fragiles, c’est qu’elles sont à la fois plus fréquentes, et aussi plus difficiles à soigner. En effet le traitement requiert des moyens de réanimation lourde, dont l’intubation et la ventilation mécanique. Quand on est déjà âgé et fragile, ce n’est pas facile de supporter de tels traitements, qui ont leur propre lot de complications.
Ce sont ces formes graves qui peuvent conduire au décès. Une étude italienne nous renseigne sur la répartition par sexe et par âge des 2003 premiers cas de patients décédés : l’âge médian était de 80,5 ans et 70 % étaient des hommes ; il n’y avait aucun décès chez les moins de 30 ans, 5 chez les 30-39 ans, tous atteints de maladies graves prééxistantes, 12 chez les 40-49 ans, 56 chez les 50-59 ans, 173 chez les 60-69 ans, 707 chez les 70-79 ans, 852 chez les 80-89 ans et 198 chez les plus de 90 ans ; seuls 3 patients sur 2003 n’avaient aucune pathologie préexistante (0.15%), la grande majorité avait au moins une comorbidité.
L’immunité de groupe augmente avec le nombre de porteurs “sains”
Ces chiffres peuvent paraître faibles, donc rassurants. Mais faisons un rapide calcul. Sachant que environ 15% de cas nécessitent une hospitalisation, et que le tiers, soit 5% du total, évolue vers une forme grave ; tablons sur une contamination de 100 000 personnes ; nous arrivons à 5000 hospitalisations en réanimation… Soit le nombre total des lits disponibles en France ! Et il ne faut pas perdre de vue que ces lits sont déjà bien remplis en temps ordinaire avec des patients atteints d’autres pathologies, patients qui n’ont aucune raison de guérir comme par miracle et de libérer « automatiquement » de la place pour les malades Covid+.
A lire aussi, la fantastique histoire de Raoul de Massalia, Jean-Paul Brighelli: Conte de Pâques
À l’autre extrémité du spectre, en symétrique des formes graves, il existe aussi un grand nombre d’infections peu symptomatiques. Leur proportion probable a été calculée à partir d’une modélisation mathématique : environ 86 % des infections en Chine avant le 23 janvier 2020. Et enfin, il y a des patients ayant une infection passée inaperçue (porteurs sains). Comme ils ne se sentent pas malades, ils continuent à vivre normalement et représentent un risque faible mais non nul de propager l’infection. D’un autre côté ils représentent aussi une chance d’enrayer le fléau : ayant rencontré le virus, ils sont immunisés contre lui et freinent donc sa propagation.
Dans l’incertitude où nous sommes du nombre de porteurs sains, par définition difficilement repérables en l’absence de test systématique à grande échelle, il n’est pas possible de chiffrer précisément le taux de mortalité : entre 1.5% et 4% de l’ensemble des cas de contamination avérée semble un chiffre raisonnable, chiffre qui cache, nous l’avons vu, une grande disparité de risque entre les personnes. Chaque soir, la progression du nombre de morts nous effraie. Mais le taux de mortalité (nombre de morts / nombre de malades) est forcément surestimé, puisqu’on sous-estime les formes peu ou pas symptomatiques. Cela relativise un peu la gravité de la maladie, sans bien sûr diminuer pour autant le nombre (absolu) de décès.
A suivre sur Causeur, les joies de la réanimation…
Au final, la grande majorité des patients atteints du CoVid-19 vont guérir en 10 à 14 jours En même temps, cesse l’excrétion du virus : le patient guéri n’est plus contagieux. Et il acquiert même une immunité, c’est-à-dire qu’il ne peut plus développer la maladie. À noter que cette immunité n’est peut-être pas complète mais protège au moins contre les formes graves.
Restent donc les formes graves : leur mortalité dépend en grande partie de la possibilité pour le patient de supporter la réanimation… et aussi de la possibilité pour la société de mettre en œuvre cette réanimation ! C’est à ce sujet effrayant que notre prochain billet sera consacré. Pour ce faire, je laisserai la parole au Dr Korinek, anesthésiste-réanimateur à la Pitié-Salpêtrière. Elle est très compétente sur ce sujet pointu. N’en doutons pas, elle nous tiendra en haleine avec ce qui fait le drame du CoVid : le SDRA.
Causeur ne vit que par ses lecteurs, c’est la seule garantie de son indépendance.
Pour nous soutenir, achetez Causeur en kiosque ou abonnez-vous !