Il n’a jamais été considéré comme relevant des missions principales de l’hôpital d’assurer les urgences. En tout cas, pas dans les conditions actuelles d’exercice où il se trouve. A moins que l’on remonte au Moyen-Âge quand les hôtels Dieu étaient de véritables mouroirs pour les plus défavorisés des humains. L’hôpital version 1958, celle qui a donné naissance à ce que nous connaissons aujourd’hui, a été au contraire fondée sur la création de pôles d’excellence, avec notamment l’enseignement pour un certain nombre d’entre eux : les Centres hospitaliers universitaires (CHU). La restructuration des services d’urgence telle que voulue par la réforme hospitalière de Claude Evin, mise en application par les décrets Juppé (1991-1996), a été dépassée par l’abandon en rase campagne de la médecine générale doublée de l’incapacité des pouvoirs publics d’imposer une solution de continuité des soins pour le plus grand nombre…
Aucune recette n’était meilleure que celle du « gigot raccourci » de tante Emma jusqu’au jour où nous apprîmes que « raccourci » voulait tout simplement dire que notre tante coupait le manchon du rôti pour qu’il tienne tout entier dans son four, autrement trop petit. Ainsi sommes-nous prêts à croire à tout, même à nous esbaudir, pour peu que ce soit avec le plus grand nombre. Et quand bien même cela s’avérerait-il la vérité, peu nous importe de savoir pourquoi, ni comment. Ainsi admettons-nous sans chercher à comprendre pourquoi la terre est ronde. Une vérité qui a mis presque trois siècles (de Pythagore à Galilée) a être admise et qu’un certain nombre d’entre nous continue, d’ailleurs, à réfuter[1]…
Le meilleur système de santé au monde ?
Thomas Kuhn, philosophe des sciences américain, explique ce type de préjugé en développant la notion de paradigme, dans son ouvrage La structure des révolutions scientifiques[2]. Il définit le terme comme une communauté d’esprit sur des objectifs et des méthodes qui empêche d’appréhender les faits nouveaux qui ne rentrent pas dans les schémas couramment admis jusque-là. L’aveuglement dure jusqu’à ce qu’“un événement, relativement soudain et non structuré” s’impose…
C’est probablement pour cette raison que nous croyons encore aux conclusions du rapport de l’OMS, publié dans les années 80, donnant la France comme ayant le meilleur système de santé au monde, alors que cette assertion n’était basée que sur la densité et la diversité de l’offre de soins sur le territoire national, sans s’attarder à leur qualité ! … Quarante ans après, nous sommes encore beaucoup à croire aux conclusions de ce rapport, alors que le même organisme, à peu près à la même époque, donnait l’Espagne et la Suède comme les meilleurs élèves en matière de mortalité maternelle avec la Suisse. Un indice, qui, permettait denoter le plus large écart entre pays développés et pays en développement et qui classait alors la France comme un des plus mauvais élèves, avec l’Allemagne. (Voir graphique en fin d’article)
L’hôpital, est rapidement devenu, depuis sa spectaculaire transformation en 1958, grâce au professeur Robert Debré, l’ultime garant de notre Santé publique dans l’esprit de nos concitoyens. Et partant, le nec plus ultra de la médecine moderne. Une assertion contre laquelle son fondateur avait lui-même tenté de nous mettre en garde. En vain.
Force fut de constater, dès 2003, à la suite d’une commission d’enquête parlementaire sur le drame de la canicule que subit la France cet été-là, l’incapacité pour l’hôpital de faire face à ses missions ; une grande partie de son inadaptation tenant tout autant à la perception qu’avait la population de la maladie, qu’à la (mauvaise) gestion, au sens large, de notre système de soins par les pouvoirs publics.[3]
Comme les grands corps d’État, l’armée ou la Préfectorale, le monde hospitalier est l’héritier d’une haute idée du service de l’homme. D’abord régit par l’Église, l’hôpital fut confié aux bons soins de la République, à mesure que la médecine remplaçait le recours à la puissance divine pour la guérison des malades. Dès lors, le financement de notre système protection sanitaire a rapidement évolué jusqu’à ce que l’hôpital devienne un des premiers sinon le premier employeur de France dans les années 80. Devant l’automobile ! L’Hôtel Dieu détrônant Billancourt ! … [4]
C’est ainsi que l’on vit apparaître des monstres administratifs tels l’AP-HP (Paris), les Hospices de Lyon, l’AP-HM (Marseille)… détenteurs de réels pouvoirs politiques et financiers – le tout se jouant dans un entre-soi subtil avec les différents syndicats et courants d’intérêts communs, sociétés savantes, franc-maçonnerie… – jusqu’à tétaniser l’action publique. Un système administré dont le politique, est le pivot, pour permettre la (juste[5] !) répartition des charges et des prébendes publiques, à partir de la gestion de la vie de la Cité, de l’hygiène, comme de l’entretien des jardins ou des monuments historiques…
La création de nombreux emplois arbitraires
J’ai évoqué, dans mon récent ouvrage, Démocratie sanitaire[6], qu’une partie de la responsabilité de la perte de qualité des soins hospitaliers que l’on connaît aujourd’hui, était largement dû à ce qu’on appelle la Tarification à la pathologie des hôpitaux – la T2A. En 2004, lors des derniers débats sur l’installation de cette réforme, j’avais conclu dans un article pour le compte d’un journal professionnel, que :
“Le passage d’un mécanisme administratif de régulation (la dotation globale des hôpitaux) à un mécanisme économique, nous condui(sai)t à ce paradoxe pour le moins étonnant, au vu de la mise en œuvre des procédures de codages des actes, de gestion, et de contrôle des activités dont a besoin la T2A, à la création de nombreux emplois arbitraires[…] au détriment des équipes de soins.”[7]
Comme un malheur n’arrive jamais seul, la désertification de nos territoires a ajouté, au dysfonctionnement de nos hôpitaux, la pratique anglo-saxonne des week-ends. En effet, en 2004, sous Monsieur Mattéi, ministre de la Santé de Jacques Chirac, les médecins de ville ne furent plus légalement obligés d’assurer une veille pour les urgences pendant le week-end et les vacances. Jusqu’à cette époque, un médecin avait l’obligation d’assurer un service de garde en se faisant remplacer par un confrère. Cela avait le double avantage, outre d’assurer la constance des soins, de fidéliser une patientèle, tout en la fiduciarisant, pour ainsi dire, puisque celle-ci pouvait être revendue à un confrère, en fin d’exercice. Cela constituait à la fois une manière de pas de porte et de prime à la retraite, tout en assurant, dans la majorité des cas, une répartition stable de l’offre médicale régionale. D’où le satisfecit de l’OMS.
Le médecin était, alors, un être proche du malade – souvent, le médecin de famille. Un de ces personnages qui, avant les smartphones, dans les dîners en ville, prévenait la maîtresse de maison qu’il avait donné son numéro de téléphone à elle, pour le cas où l’on aurait besoin de lui. C’était un personnage à part ; un peu plus qu’un être humain et qui inspirait la confiance. Un maillon essentiel dans la lutte contre la maladie, mobilisable instantanément, à discrétion, jusque dans la lutte contre les épidémies et les catastrophes naturelles.[8]
Les urgences, seul accès aux soins pour les populations les plus défavorisées
Un rôle qu’a pris, aujourd’hui, sans vraiment le désirer, l’hôpital, où plus de 70 % de la population meurt[9] et où près d’un tiers de la population séjourne chaque année, faisant de la médecine d’urgence une pratique courante, tant pour des raisons de disponibilités que de délais de prise en charge, au détriment d’une politique de prévention sanitaire concertée. Une manière de soigner inadaptée, car répondant le plus souvent à des demandes excédant la mission des établissements de soins ; incapable de réparer la faillite de notre système de couverture sociale, et ce malgré les tentatives de créer des filets de sécurité, comme la CMU ; le service d’urgences restant le seul accès abordable aux soins pour les populations les plus défavorisées de notre territoire, lesquelles s’y rendent quasi exclusivement et souvent, bien trop tardivement.
Il serait déraisonnable de revenir au système ante mais il est clair que ce constat montre que notre logiciel n’est plus adapté.
Un climat de flegme de bon aloi
C’est par un de ces services d’urgences, que l’hôpital s’est récemment rappelé à moi. J’ai toujours évité, même lorsque je travaillais à son service, de trop m’approcher de ces établissements, publics ou privés, où la maladie règne en majesté et les infections rodent, prêtes à vous foudroyer à la moindre inattention.
Et, cette fois-ci, c’est en hurlant des insanités que je me suis brusquement réveillé ligoté sur un lit de douleur, dans un monde digne des films de Science-fiction où, anonymes et flottants, des succubes sortis tout droit du royaume d’Hadès se succédaient à mon chevet dans un éblouissement de fin du monde. Femmes naissant de l’ombre pour opérer quelque subtil travail de ménage, jeunes filles, blondes et girondes, en uniforme blanc à liseré bleu, s’exerçant, selon l’heure, au lancer d’un bol de café tiède, ou d’une carafe d’eau glacée ; infirmières sonores armées de dangereux attirails, telles de preux chevaliers escortés de leurs pages, de retour des Croisades… Un monde d’un autre temps, formant une cour autour de ma personne, tel Sardanapale prostré et vindicatif sur le lit de ses supplices, tel que l’a immortalisé Delacroix.
Au fil des jours qui suivirent, la santé me revenant, grâce aux bons soins que je reçus, je donnais un nom à toutes ces étrangères qui s’affairaient autour de moi. S’il était difficile, voire impossible, de parler avec les deux premières catégories de visiteuses errantes dans un permanent état de catatonie, les autres soignantes se révélèrent très vite être de chair et de sang. Elles pénétraient en binôme dans la chambre : l’infirmière en tête, derrière l’écran de l’ordinateur d’un imposant chariot encombré de fioles et de tuyaux, suivie de son écuyère, aide-soignante et femme à tout faire.
Le jour, il s’agissait généralement des femmes de type caucasien. Elles étaient le plus souvent aidées de femmes plus jeunes, d’origines sub-sahariennes. Le service de nuit, voyait l’arrivée de Françaises des DOM-TOM, compétentes et souveraines. Tout ce monde palliant le staff médical qui brillait par sa rareté. Un monde qu’on imaginait au bloc, taillant dans le vif, découpant, raccommodant. Nous avions de ses nouvelles par le biais d’internes hagards, émergeants entre deux shifts, pour tout de suite disparaître, en bégayant quelques charitables paroles pour ne plus jamais revenir.
Pendant ce séjour, d’autant plus interminable que le manque de personnel étirait les jours en longueur, rien ne donna jamais lieu à des plaintes, à de l’énervement, ou à des disputes. Ces enfants, pour la plupart – car ce sont, majoritairement, de très jeunes femmes que l’on trouve à ces postes -, semblaient installées pour l’éternité. Aimables, gentilles, placides, elles m’encourageaient de la voix à faire encore un effort, demandant sans y croire si elles pouvaient faire quelque chose pour moi, s’apitoyant sur mon sort, sans jamais faire suivre un acte à leur parole. Dans un babil charmant, elles parlaient de leur métier, de leur vie à la maison, avec leur mari, leur petit copain, comme d’une chose vue à la télé ou de ce qui se rapporte d’une conversation au MacDo avec les copines, tout en laissant leurs chefs faire le travail à leur place, faute probablement d’un minimum de temps pour qu’on leur expliquât le b.a.-ba du métier…
Une humeur égale donc. Un climat d’un flegme de bon aloi entre le corps soignant et les malades. Un flegme que je me gardais bien de contrarier par de pressants besoins de santé, tant je n’osais déranger un emploi du temps accablant au chevet de malades bien plus importants que moi…
Il faut dire, qu’en termes de budget de fonctionnement, l’activité des « soins » proprement dite ne représente pas grand’ chose du travail à hôpital. Il est, en moyenne, selon les chiffres récents, de l’ordre de 15 %[10] du budget total. Le plus gros poste de dépenses étant celui consacré aux salaires (±67%)[11]auxquelles il faut rajouter la part salariale des autres postes de dépense, tels, grosso modo, 9%, et 9 autres pour cent, pour les amortissements et frais financiers. Ce qui pousserait certains esprits facétieux à dire que l’hôpital vit en parfaite autarcie, puisqu’il n’a pas besoin de malades pour justifier son chiffre d’affaires. Une constatation d’autant plus tangible que l’hôpital semble dans l’incapacité de faire face aux fluctuations d’activité lors des week-ends ou pendant les vacances – sans parler des épidémies.
Tout comme nos autoroutes, les hôpitaux saturent aux heures de pointe. Avec cette différence, et de taille, c’est que leur surcroît d’activité n’est pas porteur de bénéfices ou d’économies d’échelles, bien au contraire ! Son personnel étant le plus souvent insuffisant devant la demande pressante des malades, c’est la surchauffe et le blocage, qui menacent.
Un rééquilibrage indispensable
A la vérité, ce manque d’efficacité de l’« entreprise » hôpital est peut-être le signe que cette institution est déjà obsolète. A moins qu’elle ne l’ait été dès sa conception. Comme l’avaient été les sanatoriums contre la tuberculose.
Ces propos volontairement outranciers n’en désignent pas moins un défaut assez inquiétant de la conception de l’outil hôpital, qui semble aujourd’hui dépassé, à la fois par le nombre de malades l’assaillant mais aussi par le progrès scientifique, lequel multiplie à l’envie les postes de dépenses et fait éclater ses structures de façon quasi exponentielle.
On comprend la volonté des pouvoirs publics de réduire le nombre de lits. Une volonté d’autant plus indispensable et délicate à appliquer que le « lit » hospitalier n’est pas qu’un meuble mais une unité de mesure administrative qui inclue tout un falbala de personnel, de locaux, de machinerie, selon la qualité dudit lit (urgence, SPC Soins Particulièrement Couteux, gynécologie…). On le voit, tout sauf une simple opération arithmétique permettant d’embaucher mes adorables petites infirmières ! Un rééquilibrage pourtant indispensable si l’on se base sur les enseignements de l’épidémie du Covid, où une thérapeutique rapidement mieux adaptée fit baisser la mortalité et le recours aux lits de réanimation, mieux que des soins personnels. Et, dans un deuxième temps, la vaccination, qui limita d’autant plus le recours auxdits services de réanimation.
Nous sommes dans un temps de grande mutation où l’institution hôpital doit évoluer vers plus de souplesse et moins de concentration pour faciliter l’application des progrès fulgurants de la recherche médicale. Sans parler d’un renforcement d’une politique de santé préventive pour laquelle la France a toujours été le mauvais élève. Ce qui passe non seulement par une refonte de l’enseignement de la médecine, mais aussi par une redéfinition de la mission du médecin ; voire d’un nouveau statut social lié à la formation du personnel soignant où la rémunération remplace ce qu’était jusqu’à maintenant la vocation. Un besoin d’autant plus urgent, au vu des progrès fulgurants de l’intelligence artificielle et de ses exploits dans les sciences du vivant. Notamment pour ce qui concerne les diagnostics et les actes de haute technicité.[12]Les postes clés où l’homme est irremplaçable doivent se voir redéfinis. Une redéfinition qui ne va pas sans réinventer une nouvelle transcendance. De nouveaux paradigmes aurait dit Thomas Kuhn.
Les indices de mortalité maternelle
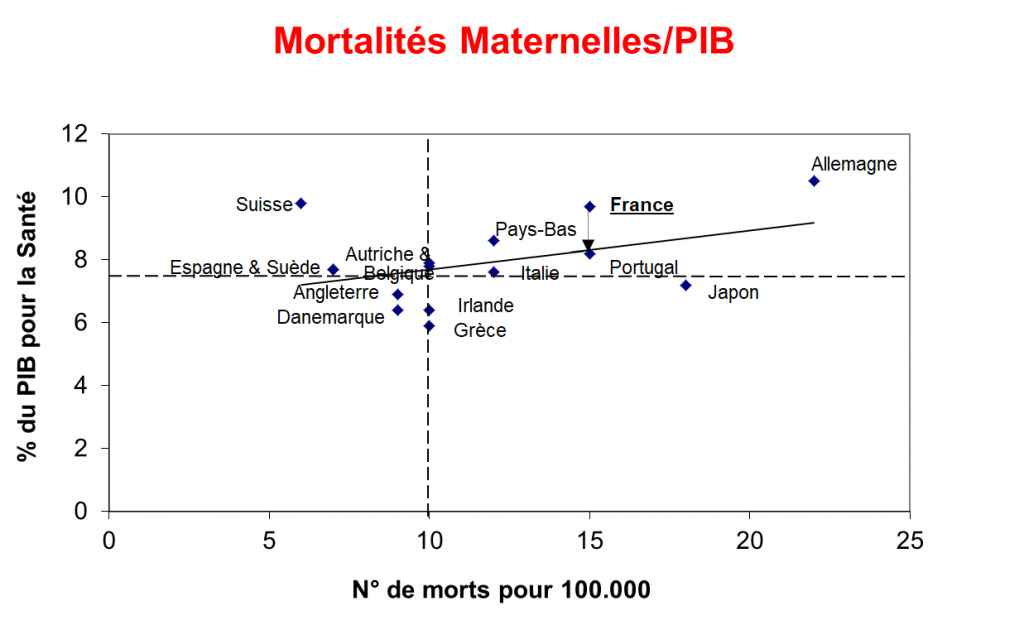
On notera la place particulièrement mauvaise du « modèle allemand ». En ce qui concerne le coté́ purement “performances” du système de soins, la France aurait dû être alignée sur le Portugal, pour respecter la droite de régression. On peut voir que la nature du système de financement des soins n’est pas en cause, puisque des pays aussi différents que l’Autriche et la Belgique ou encore l’Irlande et la Grèce se trouvent sur la même ligne médiane. Il faut cependant noter que les chiffres de la mortalité́ maternelle de l’OMS ont été donnés ici pour l’année 1990, alors que ceux du coût/PIB sur le même tableau, sont de 1998. On ne se méfiera jamais assez de la Statistique ! L’Angleterre, aurait plus tardivement affiché un taux de mortalité maternelle beaucoup plus grand que ceux indiqués ici – de l’ordre de 12,8 p 100 000… L’OMS estime que “Parmi toutes les statistiques de santé que suit l’Organisation mondiale de la Santé, la mortalité́ maternelle est celle où l’on note le plus large écart entre pays développés et pays en développement.” Ces deux indicateurs sont corrélés à l’espérance de vie à la naissance. De 1960 à 1980, la période néonatale comptait davantage de décès à elle seule que les onze mois suivants ; à partir des années 90, ces deux composantes pèsent à peu près le même poids.
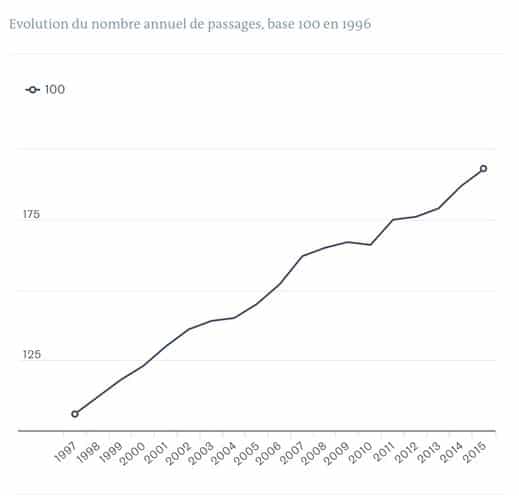
En 20 ans, la fréquentation des urgences à explosé
Depuis la Réforme hospitalière de MM Evin, Juppé et J.-L. Bianco…
Pour aller plus loin, on lira avec profit le dernier ouvrage de Jean de Kervasdoué, ancien directeur des Hôpitau, professeur émérite au CNAM, La santé à vif, Éditions humenSciences
[1] Voir Courts-circuits, Etienne Klein, Gallimard, 2023
[2] Champs, Flammarion Sciences ; 1962
[3] Didier Houssin directeur de la politique médicale de l’AP-HP (2003)
[4] En 2023, les dépenses hospitalières seront de l’ordre de 125 milliards d’euros, presque trois fois plus enlevées que le budget des armées (43,9 milliards) et trente fois plus que le budget du Ministère de la culture (4,2 milliards) ! Elles dépasseront sensiblement la recette globale de l’impôt sur le revenu des personnes physiques (109 milliards attendus en 2023). Jean de Kervasdoué Juin 2003. Le Point.fr
[5] Sans rire …
[6] https://www.amazon.com/dp/B0BW2RY4XN?psc=1
[7] « Un long séjour de fiançailles… », pour Soins, 3 octobre 2004
[8] Et dont on aurait été bien inspiré de se servir durant les épidémies de H1N1 et du COVID…
[9] Ce chiffre était pratiquement inversé, il y a cinquante ans.
[10] Ça l’était déjà dans les années 80.
[11] Essentiellement des salaires.
[12] Prenez garde spécialistes et experts de tout poil !
Causeur ne vit que par ses lecteurs, c’est la seule garantie de son indépendance.
Pour nous soutenir, achetez Causeur en kiosque ou abonnez-vous !